Forskellige sygdomme og tilstande kan føre til en rygoperation. Patienter, der opereres i ryggen, lider af rygsmerter, nakkesmerter og/eller har radikulære symptomer, dvs. føleforstyrrelser, lammelser eller smerter i arme eller ben. Lidelser i lænden er hyppigere end lidelser i nakken og i øvre ryg. I de fleste tilfælde kendes årsagen til lænderygsmerter ikke og de betegnes uspecifikke (1).
Rygsøjlen består af 33 hvirvler i 5 segmenter: Det cervikale, thorakale, lumbale, sakrale og kokcygeale segment (haleben). Ryghvirvlerne er adskilt af båndskiver med en blød kerne (diskus). Bagtil langs rygsøjlen er der facetled. Rygmarven ligger beskyttet af rygsøjlen, og nerverødder løber ud mellem hulrum mellem facetleddene (2). Rygmarven slutter ud for lændehvirvel 1-2, og nedenfor hænger nerverødderne som en hestehale kaldet cauda equina. Muskler og ledbånd er med til at stabilisere rygsøjlen (3).
Rygsmerter
Smerter i lænden er et udbredt fænomen i befolkningen. Ca. hver tredje har inden for de sidste tre uger oplevet smerter i lænden. På baggrund af lænderygsmerter alene registreres ca. 73.000 ambulante hospitalsbesøg årligt. De udgør 10 % af konsultationerne hos praktiserende læger og ca. 30 % hos fysioterapeuter og kiropraktorer (4). Førtidspensioner tilkendes i ca. 900 tilfælde årligt pga. lænderygsmerter. Behandling og pension på baggrund af lænderygsmerter beløber sig til omkring 3,35 mia. kr. årligt (4).
Smerter i nakken er ligeledes et udbredt fænomen, som ca. halvdelen af befolkningen har oplevet inden for de seneste to uger (5). I 2010 var det den næsthyppigste årsag til nedsat funktionsevne
(6). Behandlingen af nakkesmerter koster årligt 920 mio. kr (4). Årsagerne til nakkesmerter er forskelligartede og kan skyldes traumer som piskesmæld, overbelastning eller degenerative forandringer (7).
Smerter i den thorakale del af ryggen optræder i mere sjælden grad, som ved rygdeformiteter som morbus Scheuermann (krum ryg) eller ved rygsygdomme som morbus Bechterew (inflammation i rygsøjlen) og diskusprolaps (8).
Således resulterer smerter i ryggen og nakken både i store samfundsmæssige og personlige omkostninger (4).
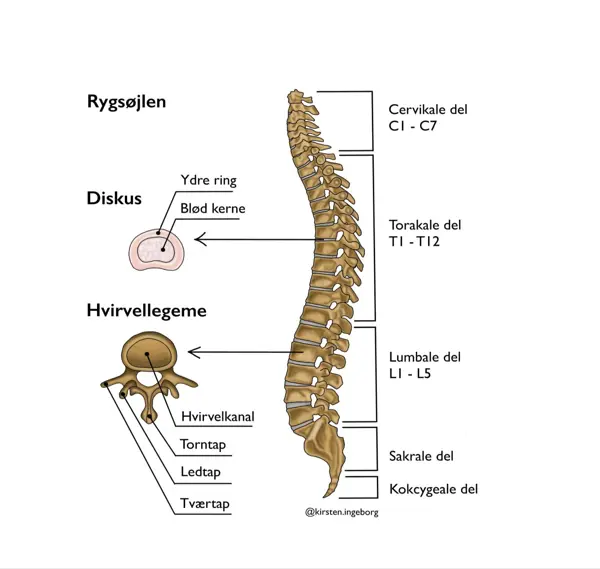
Rygsøjlen.
Psykosociale aspekter
Den diagnose der stilles, kan ikke altid forklare de symptomer, patienterne oplever. Patientens reaktion på smerte og evne til at håndtere den samt omgivelsernes indretning og evne til at støtte, har betydning for, hvordan sygdommen opleves (9). Ca. hver tredje patient, der har kroniske rygsmerter og opereres i ryggen, har symptomer på angst eller depression (10), hvilket også har
væsentlig indflydelse på, hvorledes den enkelte oplever eget helbred (11). Nogle patienter beskriver oplevelsen af mistillid, magtesløshed, usikkerhed samt tab af identitet i forbindelse med deres rygsmerter. Det resulterer i, at flere ikke taler om deres smerter, selvom det kan virke lindrende (12). Ofte opleves indstilling til operation som en lettelse, der kan give håb om et liv med færre smerter og flere ressourcer (13). Før operationen opstår der hos flere usikkerhed og frygt for operationen og den ukendte fremtid. Nogle oplever at skulle redefinere deres identitet og genfinde mening med livet efter operationen (13).
Mange patienter har ved indlæggelsen været igennem en længere sygdomsperiode, ofte også med fravær fra arbejdsmarkedet og en deraf afledt svær økonomisk situation. Dertil har beskæftigelse for mange stor indflydelse på helbred og på hvordan, man opfatter sig selv (14). Et forløb med rygsygdom bør derfor anskues i et biopsykosocialt perspektiv, hvor der både tages højde for biomedicinske og psykosociale aspekter.
I Danmark opereres knap 10.000 patienter årligt i ryggen (15). Rygoperationer varetages af både neurokirurger og ortopædkirurger. Ca. 75 % af de patienter, der opereres i Danmark, registreres i en national database DaneSpine, og der er opfølgning efter operationen hos ca. 50 % (16).
Ryglidelser opdeles i degenerative, medfødte og akutte. De degenerative ryglidelser omfatter f.eks. spinalstenose (forsnævring i ryggen) og diskusprolaps. Medfødte ryglidelser er f.eks. skoliose (abnorm krumning i ryggen) og spondylolistese (fremadglidning af hvirvler). Akutte ryglidelser er rygfrakturer, tumorer og infektioner. Lidelserne viser sig ved en eller flere af følgende symptomer: Ryg-, ben- eller armsmerter, føleforstyrrelser og kraftnedsættelser (2, 17, 18).
I følgende afsnit beskrives de oftest forekommende ryglidelser, inddelt i degenerative, medfødte og akutte.
Degenerative ryglidelser
De degenerative ryglidelser er lidelser, som forværres over tid. I det følgende beskrives to eksempler på hyppigt forekommende degenerative lidelser: Spinalstenose og diskusprolaps.
Spinalstenose
Spinalstenose er en forsnævring i spinalkanalen, der er opstået pga. degenerative, altså aldersbetingede, forandringer, som bevirker tryk på nerverne. Spinalstenose forekommer hyppigst efter 50-års alderen. Symptomerne er smerter, primært i ben eller arme, alt efter hvor stenosen sidder, samt i ryggen. Derforuden kan patienten opleve føleforstyrrelser og/eller kraftnedsættelse. Ved spinalstenose vil symptomerne typisk forværres ved gang og bedres i hvile og ved foroverbøjning, da foroverbøjning skaber mere plads mellem hvirvlerne bagtil og dermed også mere plads til nerverne. (2, 17, 18).
Ifølge forløbsprogrammet for lænderygsmerter behandles patienter med spinalstenose typisk konservativt i primærsektoren de første 8 uger (18, 19). Oplever patienten betydelig reduktion af gangdistance eller får tiltagende pareser, er der indikation for operation (8).
Ved operation foretages en dekompression, dvs. der skabes bedre plads til de trykkede nerver ved at fjerne knogle og evt. bløddele. Dekompression kan være segmentel eller central. Ved den centrale stenose fjernes en større mængde knogle centralt, hvilket kan medføre instabilitet i ryggen. Forekommer der instabilitet, udføres samtidig stabiliserende operation, hvor der indsættes knogle og evt. skruer samt stave for at skabe stabilitet. En stabiliserende operation med knogle hedder en uinstrumenteret deseoperation, mens en operation med knogle og skruer hedder en instrumenteret deseoperation. Ca. 80 % af patienter med spinalstenose kan nøjes med dekompression uden stabiliserende operation. Ca. 70 % af patienter, der får foretaget en dekompression, oplever bedring af deres symptomer (8).
Diskusprolaps
Ved diskusprolaps er den bløde kerne mellem ryghvirvlerne brudt delvist eller helt igennem bindevævsringen. Diskusprolapsen kan trykke på nerverne, hvilket kan medføre radikulære symptomer i arme, ben og/eller ryg. Diskusprolaps kan skyldes både genetiske faktorer og livsstilsfaktorer, såsom rygning.
En lumbal prolaps opstår typisk i 30-45 årsalderen og ofte i forbindelse med rygbelastende aktiviteter som løft og rotation, men kan også opstå uden kendt årsag. Den cervikale prolaps opstår typisk i 40-60 årsalderen og ofte i forbindelse med direkte eller indirekte traume. Det kan f.eks. ske, hvis man drejer hovedet hurtigt (8).
Ifølge forløbsbeskrivelsen for lænderygsmerter behandles patienter typisk konservativt i primærsektoren de første 8 uger (18). Op til 90 % opnår bedring inden for et år efter symptomdebut, da en diskusprolaps kan forsvinde af sig selv (8). Hos patienter som får behov for operation, fjernes diskusprolapsen. Succesraten er 75-80%, men der er risiko på 5-10 % for reprolaps indenfor den første måned (8).
Medfødte ryglidelser
Spondylolistese
Spondylolistese er en fremadglidning af en ryghvirvel i forhold til den nedenfor liggende hvirvel. Lidelsen forekommer hos 3-7 % af befolkningen, og hos halvdelen af dem er lidelsen asymptomatisk. Fremadglidningen forekommer oftest i lænderyggen og grupperes i 4 sværhedsgrader (8).
Spondylolistese kan ofte behandles konservativt, men ved vedvarende gener gennem 6-12 måneder, bør der foretages en kirurgisk vurdering (20). Blandt personer over 30 år, som opereres
for spondylolistese, har hovedparten rygsmerter på grund af tilstødende og aldersbetinget instabilitet og radikulære symptomer, der resulterer i snævre pladsforhold. Ved operation skabes der plads til nerver, og lænderyggen stabiliseres med knogle og evt. skruer og stave i form af ovenfor beskrevet deseoperation. 75-90 % har positivt outcome af operationen (8, 20).
Skoliose
Skoliose er en abnorm krumning af rygsøjlen, hvor ryggen set bagfra kan have en S-form eller en C-form. Skuldrene kan ses i forskellig højde og ryggen kan bule frem. Skoliose kan skyldes medfødte misdannelser, skader og sygdomme i muskel- eller nervesystem, men i cirka 80 % af tilfældene findes ingen årsag. Dette kaldes en idiopatisk skoliose. (8, 21). Ca. 3 % af alle børn og unge har en skoliose, men kun en tiendedel heraf behøver behandling (8, 21).
Skoliose debuterer oftest i præpuberteten, og det bedste resultat af behandling opnås, når børn henvises senest i 10-12 årsalderen (8, 21). Omkring 80 % af børnene behandles konservativt med korset, indtil de er udvoksede. Der er indikation for operation, hvis skoliosen bliver for udtalt eller giver rygsmerter og åndedrætsbesvær (8). Ved operation afstives ofte store del af rygsøjlen med stave og skruer, hvorved skævheden reduceres (21).
Akutte ryglidelser
Frakturer
Omkring 1800 personer pådrager sig årligt svære læsioner i columna, ofte som følge af ulykker. Læsion af medulla spinalis (rygmarven) er et alvorligt traume med en dødelighed på op mod 50 %. Frakturer ses hyppigst cervikalt eller lumbalt (8). Ved cervikale frakturer forekommer neurologiske skader i 50 % af tilfældene, mens det kun forekommer ved 7 % af de lumbale frakturer (8). Foruden ulykker kan frakturer også skyldes osteoporose (knogleskørhed) (22).
Frakturer vurderes enten som stabile eller ustabile ud fra billeddiagnostiske undersøgelser. Patienten behandles som ustabil, indtil svar på billeddiagnostik foreligger.
Ustabile frakturer kræver ofte operativ behandling i form af en stabiliserende operation, hvor ryghvirvler over og under frakturen stabiliseres med skruer og stave eller ved hjælp af ekstern fiksation (halovest) (8). Stabile cervikale frakturer kan behandles med stiv halskrave. Ved stabile frakturer i den thorakale eller lumbale del kan patienten behandles med korset i ca. 3 måneder (8). Ved manglende heling af osteoporotiske frakturer behandles nogle steder med vertebroplastik, som er stabilisering med cement.
Tumorer
Tumorer (svulster) i ryggen forekommer hos patienter i alle aldre, men forekomsten stiger med alderen. Tumorerne kan være godartede (benigne) eller ondartede (maligne). Kun 15 % af de maligne er primære tumorer. Metastaser forekommer hos ca. 6000 patienter om året.
Hos 30 % af patienterne er akutte symptomer på tumorer i columna det første tegn på
cancersygdom (8). Knoglemetastaser i rygsøjlen kan vokse bagud og trykke på nerverne i rygmarven. Dette kaldes medullært tværsnitssyndrom og kan medføre rygsmerter, radikulære smerter, kraftnedsættelser i arme eller ben, lammelser eller nedsat funktion af blære og tarm (8). De primære tumorer ligger i eller udenfor dura (rygmarvshinden). Symptomerne på ekstradurale tumorer afhænger af typen af tumor og kan fx være rygsmerter og radikulære symptomer.
Intradurale tumorer behandles som udgangspunkt af neurokirurger og beskrives derfor ikke i dette kapitel (8).
Ved benigne tumorer fjernes tumor og knoglen rekonstrueres ved indsættelse af knogletransplantat. I nogle tilfælde gives der strålebehandling efterfølgende.
Ved primære maligne tumorer kombineres kirurgi også med onkologisk behandling præ- og postoperativt (8). Formålet med operativ behandling er smertelindring, bedring af neurologiske symptomer og bevarelse af gangfunktionen. Knoglemetastaser er tegn på fremskreden kræftsygdom og behandling kan sjældent kurere patienten, men kan virke livsforlængende (8).
Spondylodiscitis
Spondylodiscitis er en betændelsestilstand i ryggen. Diagnosen er hyppigst forekommende hos ældre med flere sygdomme. Symptomerne er ofte uspecifikke og viser sig ved progredierende rygsmerter og hos ca. 50 % ved feber (8, 23). Da rygsmerter forekommer hos en stor del af befolkningen og symptomerne forværres over tid, stilles diagnosen til tider først sent i forløbet. Diagnosen stilles ved hjælp af MR scanning, blodprøver samt vævsprøver (8).
Størstedelen af patienterne med spondylodiscitis kan konservativt behandles med antibiotika, oftest i flere måneder og evt. med korset til aflastning. Kun mellem 10 og 20 % behandles kirurgisk
(23). Den kirurgiske behandling af patienter med spondylodiscitis omfatter både dekompression og stabiliserende operation efterfulgt af langvarig antibiotikabehandling (8).
